VIÊM DA DẦU
- Khái niệm
Viêm da dầu (Seborrheic Dermatitis) đặc trưng bởi các tổn thương đỏ da, bong vảy tập trung ở những vùng da nhiều tuyến bã như da đầu, mặt và thân trên.
Đây là bệnh lý viêm mạn tính, phổ biến, gặp ở cả trẻ em và người lớn. Bệnh thường bùng phát tại các thời điểm tuyến bã hoạt động mạnh bao gồm những tháng đầu đời và sau giai đoạn dậy thì.
- Dịch tễ
– Ở người lớn viêm da dầu gặp ở khoảng 3% với đỉnh vào những năm 30-40 tuổi. Bệnh gặp phổ biến ở nam hơn nữ.
– Ở trẻ em bệnh gặp ở độ tuổi từ 3 tuần đến 12 tháng tuổi, trong đó tỷ lệ trẻ dưới 1 tháng tuổi bị bệnh khoảng 10%, đỉnh của bệnh khoảng 70% ở trẻ 3 tháng tuổi và bệnh thường biến mất sau 1 tuổi.
– Bệnh có thể gặp ở mọi chủng tộc, riêng những người Mỹ gốc Phi và những người da đen thường bị viêm da dầu thể hình nhẫn hoặc hình cánh hoa mà dễ nhầm với lupus ban đỏ kinh hình đĩa.
– Ở người nhiễm HIV tỉ lệ viêm da dầu khoảng 35%, đặc biệt ở người có CD4 < 400 TB/ml, ở người bị AIDS tỉ lệ có thể lên tới 85%. Bệnh thường nặng với tổn thương lan tỏa và không đáp ứng với các phương pháp điều trị.
– Ngoài ra viêm da dầu còn có liên quan đến một số bệnh lý thần kinh như Parkinson, Alzheimer’s, rối loạn tâm thần… đồng thời bệnh cũng hay gặp ở những người nghiện rượu, những người mắc bệnh nội tiết có biểu hiện béo phì.
- Cơ chế bệnh sinh
Chưa rõ ràng, nhưng có nhiều giả thuyết cho rằng bệnh liên quan đến các yếu tố sau:
- a) Tuyến bã:
Bệnh gặp chủ yếu ở những tháng đầu đời và ở độ tuổi sau dậy thì, đây là các giai đoạn mà hoạt động của tuyến bã phát triển mạnh mẽ nhất. Đồng thời vị trí tổn thương của viêm da dầu cũng gặp chủ yếu ở vùng da có nhiều tuyến bã như da đầu, mặt, ngực và lưng. Điều này góp phần khẳng định vai trò của tuyến bã trong cơ chế bệnh sinh của viêm da dầu.
Tuy nhiên, không phải bệnh nhân viêm da dầu nào cũng có tăng tiết bã nhờn và không phải bệnh nhân tăng tiết bã nhờn nào cũng bị viêm da dầu. Mặt khác, nồng độ chất bã cũng không liên quan đến mức độ nặng của viêm da dầu.
- b) Nấm Malassezia
– Malassezia là loài nấm ưa mỡ có trong vi hệ của da, có thể:
+ Làm biến đổi nồng độ acid béo tự do và gốc oxy tự do, từ đó thay đổi hệ vi khuẩn chí trên da
+ Sản xuất các sản phẩm chuyển hoá và hoạt hoá bổ thể theo con đường cổ điển hoặc con đường cạnh, gây ra phản ứng viêm tại da
– Có những bệnh nhân có nồng độ Malassezia bình thường mà vẫn mắc bệnh. Số lượng sợi nấm trên da không phải lúc nào cũng liên quan đến mức độ nặng của bệnh
- c) Hệ miễn dịch:
Malassezia và các sản phẩm chuyển hóa của nó (acid béo, gốc oxy tự do, men lipase) có thể gây đáp ứng miễn dịch và phản ứng kích ứng.
- d) Các yếu tố thuận lợi:
– Yếu tố vật lý:
+ Nhiệt độ và độ ẩm: bệnh nặng lên vào mùa đông và đầu mùa xuân (lạnh, khô), nhẹ hơn vào mùa hè.
+ Chấn thương mặt
+ Tia tử ngoại: điều trị PUVA ở vùng mặt có thể gây bùng phát viêm da dầu
– Thuốc: griseofulvin, cimetidin, lithium, methyldopa, arsenic, haloperidol, psoralen…
– Yếu tố di truyền: tiền sử gia đình bị viêm da dầu đã được báo cáo. Gần đây, người ta mới tìm thấy đột biến gen ZNF750 mã hoá cho protein hấp thu kẽm dẫn tới viêm da giống viêm da dầu tuy nhiên khi điều trị bổ sung kẽm thì triệu chứng của viêm da dầu vẫn không cải thiện.
– Một số bệnh lý:
+ HIV/AIDS: viêm da dầu phổ biến ở bệnh nhân HIV/AIDS, tổn thương thường lan tỏa và khó điều trị
+ Bệnh lý thần kinh (Parkinson, Alzheimer, tổn thương dây thần kinh V,…): Khi điều trị bằng các thuốc làm giảm triệu chứng của bệnh Parkinson thì triệu chứng của viêm da dầu cũng giảm. Mặt khác một số thuốc gây ra bệnh Parkinson cũng có thể gây ra viêm da dầu. Trầm cảm và các stress về cảm xúc cũng làm bùng phát viêm da dầu.
+ Bệnh lý nội tiết, béo phì: tỷ lệ bệnh nhân viêm da dầu cũng tăng lên ở những người có bệnh lý về tuyến nội tiết mà có biểu hiện béo phì.
- Triệu chứng lâm sàng:
- a) Viêm da dầu ở người lớn:
– Thường gặp sau tuổi dậy thì và có tính chất mạn tính, có thể kéo dài suốt đời. Hay gặp và nặng lên vào mùa đông, cải thiện hơn về mùa hè.
– Tổn thương cơ bản:
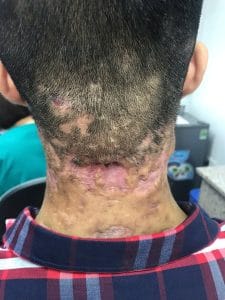
+ Da đầu vùng trán, thái dương, đỉnh, có thể lan tỏa toàn bộ đầu: vảy da trắng mỏng, có trường hợp là vảy da, vảy mỡ màu vàng trên nền da viêm đỏ
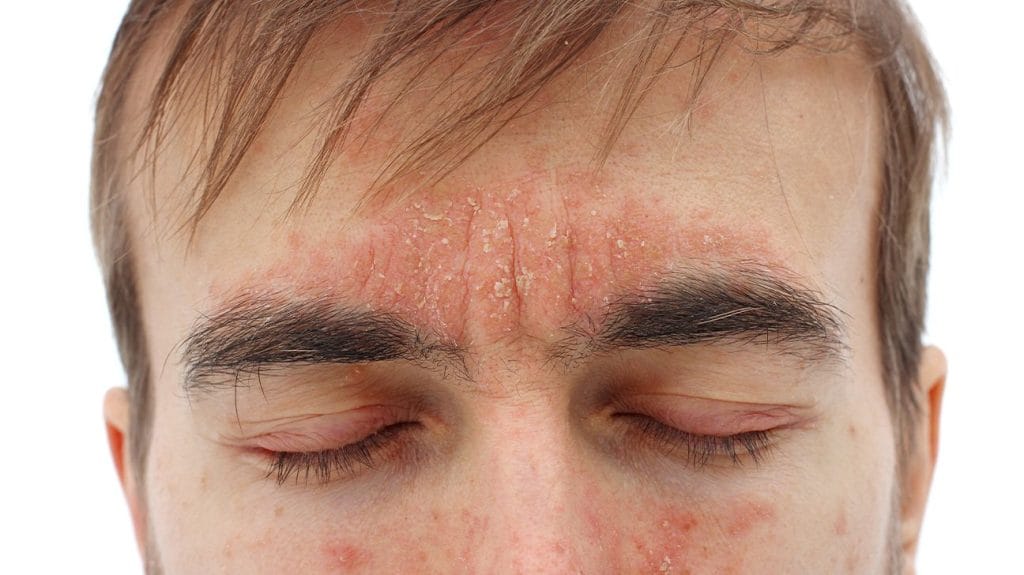
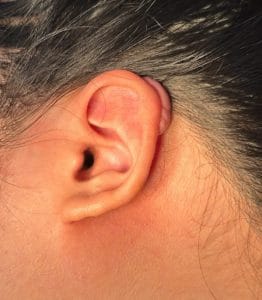
+ Mặt vùng rãnh mũi má, má, đầu trong lông mày, vành tai, ống tai ngoài, rãnh sau tai; ngực và lưng: dát đỏ da ranh giới rõ, trên có các vảy da, vảy mỡ vàng dính, có thể sắp xếp thành hình đồng xu, hình đa cung, hình cánh hoa, hình vòng. Vùng sau tai có thể xuất hiện các vết nứt.
+ Vùng nếp gấp như nách, nếp lằn dưới vú, quanh rốn, bẹn: các mảng trợt ướt, viêm đỏ trên có thể có vảy da mỏng hoặc không.
– Cơ năng: có thể không ngứa đến ngứa nhiều, đặc biệt vùng da đầu.
– Ở bệnh nhân suy giảm miễn dịch: tổn thương có xu hướng lan tỏa, có thể gặp ở các vùng da không tăng tiết bã như tay chân, rất khó điều trị.
Viêm da dầu ở mặt. Nguồn: Trofimov Denis/Shutterstock
Viêm da dầu ở đầu, rãnh sau tai, tai. Nguồn: tzahiV / Getty Images
- b) Viêm da dầu ở trẻ nhỏ:
– Thường xuất hiện trong những tháng đầu sau sinh
– Tổn thương cơ bản:
+ Da đầu vùng trán, đỉnh, có thể lan tỏa toàn bộ đầu: vảy da và vảy mỡ trên nền da đỏ kèm theo các vết nứt, thường không kèm theo rụng tóc
+ Mặt vùng rãnh mũi má, trán, lông mày, mí mắt, ống tai ngoài, rãnh sau tai, ngực, có thể lan rộng ra toàn bộ thân mình và các chi: các mảng đỏ da trên có vảy mỡ bóng dính.
+ Vùng kẽ như nách, bẹn, quanh rốn, quanh ống hậu môn: các mảng đỏ ẩm ướt kèm theo ít vảy, liên kết với nhau thành đám
– Cơ năng: thường ít ngứa, trẻ vẫn ăn ngủ tốt
Viêm da dầu ở trẻ em. Nguồn: Eaaw/Shutterstock
– Viêm da dầu ở trẻ nhỏ có tiên lượng tốt, hầu hết thoái lui sau vài tuần hoặc vài tháng, các trường hợp kéo dài quá 12 tháng rất ít.
– Bệnh Leiner – Moussou đỏ da toàn thân do viêm da dầu: Tổn thương viêm da dầu lan tỏa dẫn đến tình trạng đỏ da bong vảy toàn thân, kèm theo sốt, tiêu chảy, nôn, sút cân, thiếu máu. Có thể tử vong nếu không điều trị kịp thời. Thể này có thể có tính chất gia đình hoặc không, có thể liên quan đến thiếu hụt bổ thể C3, C5 hoặc không.
- Cận lâm sàng:
– Dermoscopy: Hình ảnh vảy da, vẩy tiết màu trắng bóng hoặc vàng nhạt, đỏ da ranh giới không rõ, mạch máu giãn hình dấu phẩy, hình cành cây phân nhánh mảnh.
Viêm da dầu ở đầu trên dermoscopy. Nguồn: Bệnh viện Da liễu Hà Nội
– Xét nghiệm nấm: có thể thấy tăng số lượng nấm Malassezia.
– Xét nghiệm Demodex: có thể quan sát thấy hình ảnh Demodex.
– Xét nghiệm HIV: cho những trường hợp tổn thương lan toả.
– Xét nghiệm máu, định lượng kẽm đối với trường hợp chẩn đoán bệnh Leiner – Moussou đỏ da toàn thân do viêm da dầu.
– Giải phẫu bệnh cho những trường hợp không điển hình: Viêm da dầu được xếp vào nhóm các bệnh viêm da không đặc hiệu với mức độ khác nhau tùy giai đoạn nhưng có các bất thường sau:
+ Á sừng khu trú
+ Lớp hạt bình thường.
+ Xốp bào.
+ Tăng sản lớp gai dạng vẩy nến không đều.
+ Giãn mạch với xâm nhập viêm chủ yếu lympho quanh mạch
- Chẩn đoán xác định:
Chủ yếu dựa vào lâm sàng với tính chất tổn thương và vị trí tổn thương điển hình, tuổi, trong những trường hợp nghi ngờ chẩn đoán dựa trên mô bệnh học.
- Chẩn đoán phân biệt:
- a) Viêm da dầu ở người lớn:
– Vảy nến
– Viêm da tiếp xúc dị ứng
– Trứng cá đỏ
– Viêm da do Demodex
– Lupus ban đỏ hệ thống
– Lupus ban đỏ mạn tính hình đĩa
– Nấm
– Pemphigus da mỡ
– Vảy phấn hồng Gilbert
– Giang mai
– Lang ben
- b) Viêm da dầu ở trẻ em
– Viêm da cơ địa
– Viêm da tã lót
– Vảy nến
– Nấm da đầu
– Bệnh mô bào Langerhans.
– Ghẻ
– Đỏ da toàn thân nguyên nhân khác
- Điều trị:
- a) Nguyên tắc điều trị:
– Dựa vào lứa tuổi
– Dựa vào vị trí tổn thương
– Xác định và loại bỏ các yếu tố nguy cơ.
- b) Điều trị viêm da dầu ở người lớn:
– Sử dụng dầu gội trị gàu chứa thành phần chống nấm như ketoconazol, ciclopirox olamin hoặc các hoạt chất như selenium sulfide, zinc pyrithion.
– Thuốc bôi chống nấm hoặc corticoid tại chỗ tùy mức độ tổn thương.
– Có thể dùng thuốc ức chế calcineurin ở một số trường hợp, nhưng cần thận trọng.
- c) Điều trị viêm da dầu ở trẻ em:
– Vùng đầu: dưỡng ẩm, dầu gội hoặc corticoid yếu
– Vùng mặt và thân mình: corticoid yếu hoặc thuốc chống nấm
– Vùng kẽ: thuốc chống nấm hoặc các sản phẩm hỗ trợ như kẽm oxid
- d) Lưu ý:
– Nếu không đáp ứng sau một thời gian điều trị ban đầu, cần xem xét lại chẩn đoán.
– Điều trị theo từng đợt do bệnh dễ tái phát.
- Phòng bệnh:
– Tránh căng thẳng, stress.
– Hạn chế rượu bia, chất kích thích.
– Điều trị duy trì để phòng tránh tái phát.
TÀI LIỆU THAM KHẢO
- Bộ môn Da liễu – Trường Đại học Y Hà Nội (2018). Bệnh học Da liễu tập 2. Nhà xuất bản Y học, Hà Nội.
- Bệnh viện Da liễu Trung ương – Bộ Y tế (2024). Hướng dẫn chẩn đoán và điều trị các bệnh da liễu. Nhà xuất bản Y học, Hà Nội.
- Aimilios Lallas, Enzo Errichetti, Dimitrios Ioannides (2019). Dermoscopy in General Dermatology. CRC Press.